Zaparcia w IBS (IBS-C) – Skąd się biorą i jak je pokonać?

Zespół jelita drażliwego (IBS – Irritable Bowel Syndrome) to jedno z najczęściej diagnozowanych zaburzeń przewodu pokarmowego, które może znacząco obniżyć jakość życia. Ze względu na niejasną patofizjologię, IBS-C (postać z dominującymi zaparciami) stanowi szczególne wyzwanie zarówno diagnostyczne, jak i terapeutyczne.
Przyczyny zaparć w IBS-C mogą być różnorodne – od błędów dietetycznych, przez nakładające się jednostki chorobowe, aż po przyjmowane leki. Przewlekłe zaparcia, wzdęcia oraz dyskomfort po jedzeniu to codzienność wielu osób z tym schorzeniem.
Leczenie i dieta w IBS-C nie są uniwersalne – to, co działa u jednej osoby, może nie przynieść efektu u innej. Dlatego w tym wpisie omówię kluczowe mechanizmy powstawania IBS-C oraz wskażę najczęstsze błędy dietetyczne, które mogą nasilać zaparcia.
MECHANIZMY
Zespół jelita drażliwego (IBS) charakteryzuje się zaburzeniami motoryki jelit, które mogą powodować naprzemienne epizody zaparć i biegunek, często z towarzyszącymi bólem brzucha i wzdęciami.
W przypadku IBS-C dochodzi głównie do spowolnienia pracy układu pokarmowego, co prowadzi do przewlekłych zaparć. Do najczęściej zgłaszanych objawów należą:
-Bóle podbrzusza, szczególnie po prawej stronie,
– Wzdęcia i uczucie rozdęcia, nawet po niewielkim posiłku
– Problemy z oddawaniem stolca,
– Gazy i dyskomfort po posiłkach.
Według kryteriów rzymskich IV, o IBS-C mówimy, gdy:
– Ponad 25% wypróżnień ma typ 1 lub 2 według skali Bristolskiej (BSF – Bristol Stool Form Scale),
– Mniej niż 25% wypróżnień ma typ 6 lub 7.
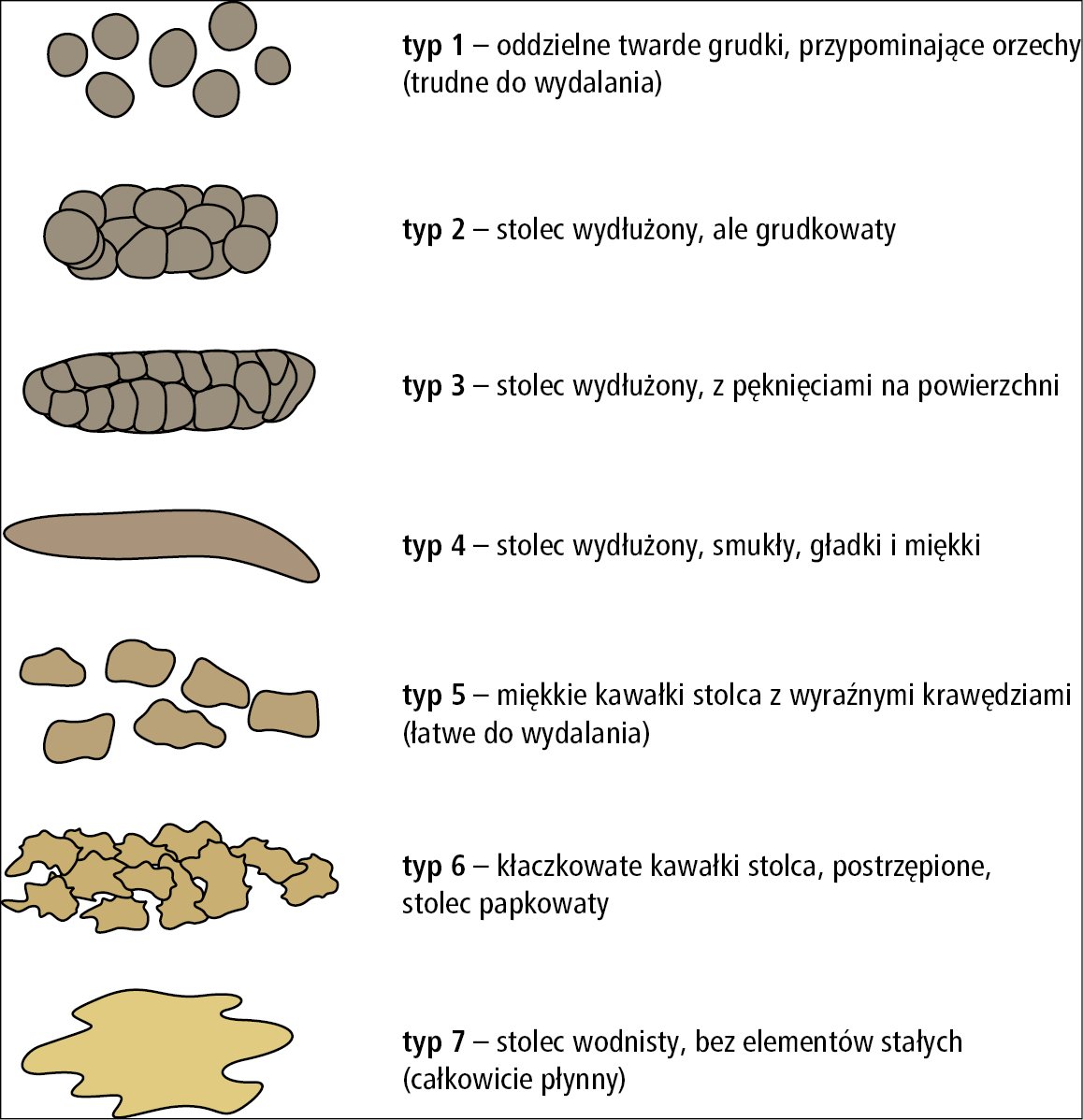
BSF- Bristol Stool Form Scale
Nadwrażliwość trzewna w IBS – dlaczego nawet normalny posiłek powoduje dyskomfort?
Pacjenci z zespołem jelita drażliwego (IBS) wykazują zwiększoną percepcję bodźców bólowych, co oznacza, że odczuwają ból brzucha nawet przy normalnym, fizjologicznym rozciąganiu ścian jelit. W praktyce objawia się to tym, że nawet standardowa porcja posiłku może powodować uczucie wzdęcia i dyskomfortu, mimo że taka reakcja zwykle występuje dopiero przy nadmiernym spożyciu pokarmu. Nie należy tego mylić z uczuciem sytości – w IBS problem wynika z nadwrażliwości trzewnej, a nie z faktycznego przejedzenia.1
IBS-C a zaburzenia osi jelito-mózg, mikrobiota i inne powiązane schorzenia/choroby
Zespół jelita drażliwego (IBS) należy do zaburzeń osi jelito-mózg (DGBI – Disorders of Gut-Brain Interactions). Poza nadwrażliwością trzewną i zaburzoną motoryką jelit, u pacjentów z IBS obserwuje się niekorzystne zmiany w mikrobiocie jelitowej, które mogą prowadzić do zaburzeń nastroju, a nawet depresji.2
IBS-C a przerost metanogenów (IMO)
U osób z zaparciowym podtypem IBS (IBS-C) częściej diagnozuje się przerost metanogenów (IMO – Intestinal Methanogen Overgrowth). IBS-C jest także związane z przewlekłym stanem zapalnym o niskim nasileniu, co zwiększa przepuszczalność bariery jelitowej i aktywuje układ odpornościowy.3
Endometrioza a IBS – podobne objawy
Diagnoza endometriozy może trwać nawet kilka lat, a jej objawy – takie jak wzdęcia, dyspepsja, ból brzucha, uczucie rozdęcia i zaburzony rytm wypróżnień – często przypominają te występujące w IBS-C. Z tego powodu kluczowa jest dokładna diagnostyka oraz konsultacja z kilkoma specjalistami w celu potwierdzenia rozpoznania.4
IBS-C a zaparcia czynnościowe – jak je odróżnić?
Zaparcia czynnościowe to odrębne zaburzenie, które w wielu aspektach przypomina IBS-C, ale cechuje się:
-Częstszym uczuciem niepełnego wypróżnienia,
-Poczuciem zablokowania w okolicy odbytu,
-Koniecznością ręcznego wspomagania defekacji.5
Hormony tarczycy a zaparcia w IBS-C
Hormony tarczycy bezpośrednio wpływają na perystaltykę jelit. Niedostateczne wydzielanie trójjodotyroniny (T3) i tyroksyny (T4), charakterystyczne dla niedoczynności tarczycy, często jest przyczyną zaparć. 6
Leczenie IBS-C – jakie są dostępne opcje?
Czy istnieją skuteczne leki na IBS-C?
Farmakoterapia zaparciowego podtypu IBS (IBS-C) jest ograniczona, a dostępne w Polsce opcje terapeutyczne obejmują:
– Makrogole – środki przeczyszczające stosowane w celu poprawy konsystencji stolca,
– Leki rozkurczowe – łagodzące bóle brzucha i skurcze jelit,
– Ryfaksymina – antybiotyk o działaniu eubiotycznym, stosowany w przypadku współistniejącego SIBO lub IMO (np. preparat Xifaxan), często w połączeniu z metronidazolem.7
SEROTONINA A IBS
Rola serotoniny w IBS-C
Serotonina (5-HT) pełni kluczową rolę w regulacji motoryki jelit, a jej nieprawidłowe funkcjonowanie jest istotnym czynnikiem w patogenezie zarówno biegunkowego (IBS-D), jak i zaparciowego (IBS-C) podtypu IBS.
W przypadku IBS-C stosuje się:
–Agonistów receptora 5-HT4 (np. prukalopryd, dostępny jako Resolor) – przyspieszających motorykę jelit,
-Leki z grupy SSRI – wpływające na układ serotoninergiczny, stosowane off-label (poza wskazaniami rejestracyjnymi), szczególnie u pacjentów z IBS-C i współistniejącymi zaburzeniami nastroju lub depresją.
Każda metoda leczenia IBS-C powinna być dostosowana indywidualnie, uwzględniając nie tylko farmakoterapię, ale także modulację mikrobioty jelitowej oraz zmiany w stylu życia.
Nowe terapie w leczeniu IBS-C
W marcu 2025 firma biotechnologiczna EnteroBiotix ogłosiła obiecujące wyniki badania klinicznego fazy 2a, w którym nowa terapia wpływająca na modulację mikrobioty jelitowej wykazała korzystny wpływ na poprawę konsystencji stolca, liczbę pełnych wypróżnień oraz zmniejszenie bólu brzucha u pacjentów z IBS-C.8
MIKROBIOTA JELITOWA
Patofizjologia IBS jest mocno związana z mikrobiotą jelitową i niekorzystnymi zmianami w jej funkcjonowaniu. Nerw błędny jest kluczowym elementem w komunikacji jelita-mózg, a jego osłabiona aktywność jest powiązana z IBS-C czy wcześniej wspomnianym bólem trzewnym. To co szczególnie pomaga w regulacji nerwu błędnego to praca z oddechem, medytacja, joga i zmiana diety.
Modulacja mikrobioty jelitowej poprzez dietę jest jednym z kluczowych elementów w przypadku IBS. W podtypie zaparciowym należy zwrócić szczególna uwagę na błonnik nierozpuszczalny w diecie. O ile są pewne wskazania do stosowania elementów diety lowFODMAP, zawsze należy rozważnie podejść do eliminacji i nie usuwać z diety niepotrzebnie wielu korzystnych dla mikrobioty składników.
ŻÓŁĆ
Zmniejszone wydzielanie żółci może spowalniań perystaltykę jelit, powodować zwiększone wchłanianie wody w okrężnicy i finalnie powodować zaparcia. Niedostateczne wydzielanie żółci może wynikać z wielu przyczyn, związanych z dysfunkcja pęcherzyka żółciowego, wątroby czy niedoboru choliny. Objawy to często dyskomfort związany bólem w prawym podbrzuszu i blade stolce. 9
Cholina w diecie zasługuje na szczególną uwagę, bowiem wpływa na syntezę acetylocholiny*, jest składnikiem żółci oraz wchodzi w skład śluzówki jelit, co ma szczególne znaczenie dla prawidłowo funkcjonujących jelit. Cholina znajduje się produktach odzwierzęcych, głównie w jajach.
*Acetylocholina- neuroprzekaźnik, stymulujący perystaltykę jelit- ułatwia przesuwnie treści pokarmowej, zwiększa wydzielanie śluzu-działa przeciwzapalnie, reguluję napięcie zwieraczy odbytu- wpływa na regulacje zaparć.
NAJCZĘSTSZE BŁĘDY
Woda jest kluczowym elementem zdrowia jelit i podstawowym składnikiem śluzówki jelitowej. Odpowiednia jej podaż wpływa na formowanie stolca i jego łatwiejsze wydalanie. Niedostateczna ilość płynów może prowadzić do twardych, trudnych do wydalenia stolców, co zaostrza problem zaparć.
Błonnik to temat, który budzi wiele kontrowersji, ponieważ jego odpowiednia ilość zależy od indywidualnych potrzeb organizmu, objawów oraz ewentualnych schorzeń towarzyszących. Zarówno niedobór, jak i nadmiar błonnika może wpływać na perystaltykę jelit.
Jednym z najbardziej uniwersalnych środków wspomagających pracę jelit jest babka płesznik. Jednak jej skuteczność zależy od regularnego stosowania oraz spożywania odpowiedniej ilości wody. Bez tego efekt może być odwrotny od zamierzonego.
Jeśli dotychczasowa dieta była uboga w błonnik, a bazowała na produktach wysoko przetworzonych, nagłe wprowadzenie dużej ilości warzyw, owoców oraz ziaren może zaostrzyć dolegliwości. Stopniowe wdrażanie błonnika pozwoli organizmowi dostosować się do zmiany i zminimalizować ryzyko wzdęć czy bólu brzucha.
Przegląd diety może ujawnić zbyt duże spożycie produktów zapierających, takich jak:
- białe pieczywo,
- makarony,
- ciasta,
- produkty na bazie mąki
Ograniczenie ich spożycia może pomóc w regulacji pracy jelit.
Siedzący tryb życia negatywnie wpływa na pracę układu pokarmowego. Przy nadwrażliwości trzewnej długotrwała pozycja siedziaąca oraz obcisłe ubrania mogą powodować uczucie wzdęcia niezależnie od spożytego pokarmu. Regularna aktywność fizyczna, taka jak spacery, joga czy rozciąganie, może znacznie poprawić perystaltykę jelit.
Wielkość porcji ma ogromne znaczenie, zwłaszcza dla osób z nadwrażliwością trzewną i IBS. Duże posiłki mogą wywoływać ból i dyskomfort. W takim przypadku warto rozważyć spożywanie mniejszych porcji częściej w ciągu dnia oraz stosowanie lekkostrawnych potraw.
Niektóre leki, zwłaszcza niesteroidowe leki przeciwzapalne (NLPZ) oraz opioidowe środki przeciwbólowe, mogą powodować zwrotne wchłanianie wody w jelicie grubym, co prowadzi do zaparć. Nadużywanie tych leków może nasilić problem związane z zaparciami, wzdęciami czy też gorszą pracą żołądka.
BIBLIOGRAFIA
- https://bmcgastroenterol.biomedcentral.com/articles/10.1186/s12876-017-0673-y ↩︎
- https://journals.lww.com/ajg/fulltext/2021/01000/acg_clinical_guideline__management_of_irritable.11.aspx ↩︎
- https://pmc.ncbi.nlm.nih.gov/articles/PMC7366247/ ↩︎
- https://pmc.ncbi.nlm.nih.gov/articles/PMC9357916/ ↩︎
- https://pmc.ncbi.nlm.nih.gov/articles/PMC8071080/ ↩︎
- https://pmc.ncbi.nlm.nih.gov/articles/PMC11129086/ ↩︎
- Gastroenterologia Wielka Interna, Medical Tribune, Andrzej Dąbrowski, 2019 ↩︎
- https://www.enterobiotix.com/news/enterobiotix-announces-positive-topline-phase-2a-results-with-ebx-102-02 ↩︎
- https://pubmed.ncbi.nlm.nih.gov/28666948/ ↩︎